根據2017年國人十大死因統計,癌症死亡人數首次突破4.8萬人,更蟬聯36年拿下十大死因之首。雖去年C肝全口服新藥開始納入健保給付,從今年8月1日起,健保也開始給付新一代泛基因型全口服新藥,不過許多療效佳的新藥仍尚未補助、一年藥價動輒數百萬,一般民眾根本負擔不起!
為加速新藥納入健保給付,衛福部日前公告新增藥品給付協議(Managed Entry Agreement,MEA)相關法規,在法規授權下,健保署將可運用「多元協商議價」的機制,用藥後若無效,藥廠將退費。
新藥若無效,可退費?
健保署醫審及藥材組組長戴雪詠表示,以往新藥納入健保都用議價殺價方式,為讓新藥納健保能更靈活運用,健保署日前修正「全民健保藥物給付項目及支付標準」條文,新增以療效或財務結果為基礎之給付協議,提供多元風險分攤模式。
戴雪詠說,「包括核價後以病人的整體存活期、疾病無惡化存活期及臨床療效反映等結果,或由廠商返還藥費一定比例金額,及藥商提供固定折扣,補助治療或搭配其他藥品的部分藥費等多元方式,讓健保署與藥商進行藥品給付議價協商時可搭配運用,以便及早引進好的新藥。」
健保署指出,國內上市的癌症用藥已有多數納入給付,近5年共收載了34品項之癌症新成分新藥,並放寬32種癌症用藥的給付規定。對於治療癌症所需的標靶藥,其占有率從2011年的42.5%增加至2017年的56.6%,戴雪詠說,「健保每2元用於癌藥的支出,就有超過1元是用於昂貴的標靶藥。」
至於備受矚目之癌症免疫療法藥品,健保藥物共同擬訂會議也於8月通過給付第一個癌症免疫療法藥品用於黑色素瘤。健保署署長李伯璋表示,為爭取新藥(包括抗癌新藥)納入給付,健保署每年均會在總額預算加編預算額度,預計2018年約有25.46億元是用於新藥給付。

針對病友團體關注國內癌症新藥之核准,健保署指出,根據IMS Health(寰宇藥品資料管理股份有限公司)統計, 2014-2015年全球核准上市的癌症藥品,於2016年5月前獲保險給付之比率,僅美、法兩國大於50%,其他先進國家平均給付比率約30%,而台灣的給付比率為35%,顯示台灣對於癌症藥品之給付速度,絕不輸給醫藥先進國家。
為何新藥給付常卡關?癌症希望基金會:問題出在這2點
不過,針對目前癌友在新藥補助上的實際狀況,癌症希望基金會研發部組長吳智媖接受《信傳媒》專訪表示,癌友在治療的過程中就是與時間賽跑,現實上卻仍面臨2大問題:
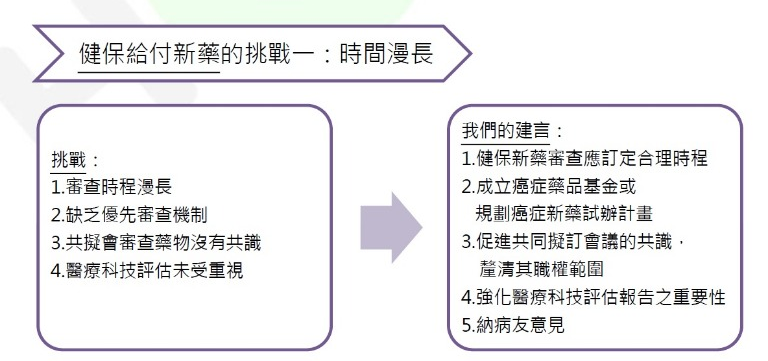
1.審查時程漫長:根據和信醫院藥劑科主任陳昭姿統計,與一般新藥平均需要380天相比,癌症新藥納入健保給付平均需要711天,顯然現在的癌症新藥納保時間相對冗長,健保署在癌症新藥審查的過程中未訂定合理時程。
2.缺乏優先審查機制:吳智媖表示,癌症屬威脅生命的疾病,癌症新藥又常屬具優勢的新科技,健保署缺少如食藥署「新藥查驗登記優先審查機制」,未針對新藥適應症屬嚴重威脅生命的疾病、在醫療上具有優勢的臨床用途、能滿足我國醫療迫切需求,設立優先審查機制。
癌症基金會也提出健保給付新藥的建言,包括:政府應成立癌症藥品基金或規劃癌症新藥試辦計畫、強化醫療科技評估、建立高價新癌藥共同負擔制度等,並呼籲健保署應重新檢視學名藥的給付政策。
.jpg)
而未來免疫療法是否可能納入健保?血液腫瘤權威、癌症希望基金會董事長王正旭表示,目前醫界也極力向政府呼籲放寬給付,希望政府能整合醫療、病人、甚至商業模式、醫療保險等來協助病人。
王正旭也認為,免疫療法因價錢昂貴,政府雖有編列預算、想納入為給付的對象,有些細節希望能趕快解決,像是哪一類癌症治療效果最好?哪些免疫標記是透過病理科醫師判斷後,找到最適合治療的、可以達到高CP值的癌症?這些都是免疫療法未來是否能納入健保的關鍵。
吳智媖表示,國外在「多元議價機制」上已行之有年,用來減緩高價新藥對保險制度的財務衝擊及新藥療效表現之不確定性,進而加速高價新藥納入給付、讓病友提早使用到新藥,「相信如果健保署真能依此機制與藥廠議價協商、談妥藥品的給付方式,採返還機制或直接折扣或依療效做財務風險分攤,應能對病友加速使用新藥有一定的助益。」