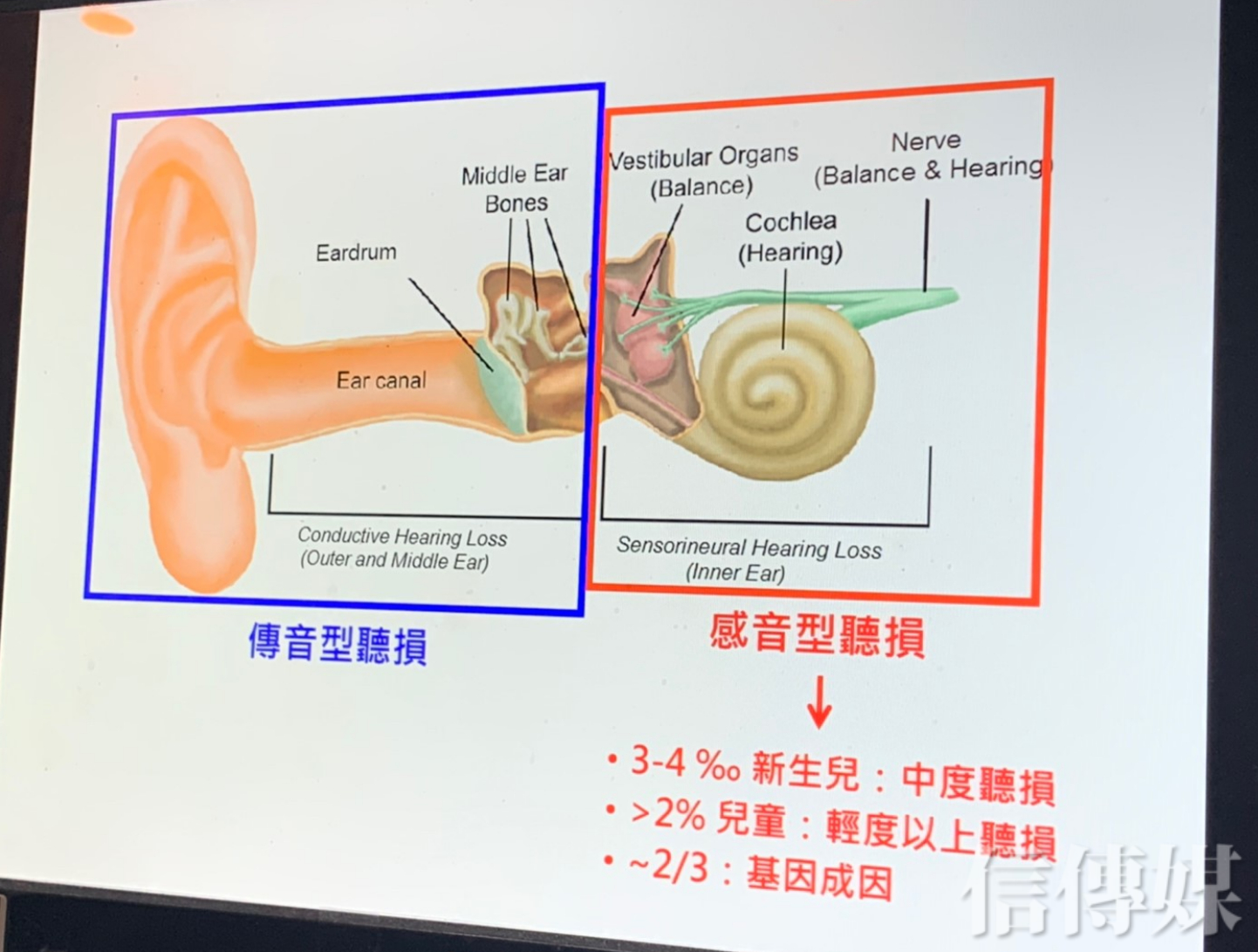
「聽」對一般人來說是再正常不過的一項日常生活能力,但在台灣,每年有超過700位聽損兒沒辦法像正常人一樣聽,甚至連「說」都有困難......
「聽損有2/3是因為基因造成,成因很複雜,因為光是聽損的基因就有好幾百種。不過現在運用科技,我們可以用基因定序的方式來掃大量的基因,提早為聽損兒確診,讓他們越早發現越早治療!」台大醫院耳鼻喉部主治醫師吳振吉表示。
依據國民健康署統計,新生兒先天性聽力損失的發生率約為3‰至4‰,每年有超過700位聽損兒童需要接受進一步治療。究竟要如何利用AI、靠「基因」提早發現聽損兒,進而提早治療呢?
台大靠AI助聽損兒把握「黃金治療期」
聽力是語言、學習、溝通交流的重要接收能力,吳振吉表示,在新式的聽損基因檢測工具出現前,「先天性聽損兒童有70%找不出聽損原因,往往導致臨床決策及遺傳諮詢上的困難,也常使得一些聽損兒童錯過了治療黃金期。」
有鑑於此,台大醫院推動「次世代定序」基因檢測,結合基因醫學部與耳鼻喉部,並和國研院國網中心、科技部生命科學研究發展司生技醫藥核心設施平台,以及國家衛生研究院亞太生醫矽谷精準醫療旗艦計畫之次世代基因體分析平台共同合作。「我們從人體2萬多個基因中,找出重要的聽損基因,再透過台灣AI雲(TWCC)分析及加速效果,幫助聽損兒童把握黃金治療期。」台大醫院基因學部主治醫師陳沛隆指出。
國研院國網中心與台大醫院合作,提供為期3年百萬核心運算小時數的台灣AI雲計算資源及定序流程,陳沛隆表示,「這個計畫相當於提供1,000位以上聽損兒童診斷分析的計算資源,讓檢測的過程加速4-6倍,協助醫師做出最佳的診斷和治療。」

「人工電子耳」和「助聽器」差在哪?
那麼找到這些聽損兒後,又該如何治療呢?
吳振吉先解釋,目前因為基因體醫學的發達,只要知道病人的基因型、初始聽力大概在幾分貝,就能預測患者在幾年後要植入人工電子耳手術。他表示,人工電子耳雖然健保給付給18歲以下兒童的單耳,但目前還是非常昂貴,成本約要7、80萬,且術後還需做長期的復健,也不是每個小朋友做人工電子耳效果都很好。
吳振吉也提到,人工電子耳效果好壞的因素主要在於患者聽神經要好,「知道基因變異後就能知道患者的耳神經是否正常,進而得知進行人工電子耳手術效果是否也會好;我們發現有些患者基因做人工電子耳效果沒那麼好,主要是因為這些基因已經影響到聽神經。」
他進一步解釋,知道基因後大概就能知道聽力變化的進程,「有些聽力是漸進型、有些是波動型。如果是輕度聽損(21-40 dBHL)到40分貝以上的中度聽損(41-70 dBHL),一般配戴助聽器放大聲音就可以聽到,但如果病人是重度(71-90 dBHL)或極重度聽損(>91 dBHL)就必須開刀,把電子耳植入到耳蝸,取代內耳的毛細胞跟組織。」
目前在台大醫院做人工電子耳手術前評估,除了傳統的聽力檢查、影像檢查,還會把基因檢測納入評估,來做更精準的預測及術後規劃。


小朋友哪些行為,可能是聽損前兆?
不是每個重度聽損病人接受人工電子耳手術皆能獲得良好成效,手術前的審慎評估和手術後的復健是人工電子耳手術成功的必要條件。陳沛隆強調,「次世代定序」基因檢測現在能掃描全基因,且基因定序分析過程加速,從6天縮短為1天,「未來還可能更快!」
至於家長可以觀察小朋友哪些行為,可能是聽損的徵兆?
吳振吉提醒,「一般如果開門關門沒有特別轉頭,或是父母在旁邊叫他、開電視、放鞭炮卻沒嚇到或是沒反應,可能就是一個沒有徵兆的反應。」他也表示,新生兒出生1個月要做聽力篩檢、篩檢沒過3個月內要確診、確診後6個月內要介入戴助聽器。「目前已經有文獻顯示,出生前6個月處理跟6個月後處理,語言發展不論是聽或說,誤差值是非常小的,有很顯著的差別。」
隨著醫療現代化的發展,並透過基因檢測的方式,能協助醫師評估使用最適當的聽損輔具,並且讓聽損兒有機會重或新「聲」。吳振吉說,「能讓他們再次聽到聲音,就是我最大的成就感!」