「台灣健保支出約為總醫療支出一半,約佔GDP 3.2%,卻要照顧將近100%的國民!」參與健保新藥審議作業25年的健保署藥品專家諮詢會議召集人陳昭姿指出。
近年來,隨著藥品研發技術日新月異,各類新藥(例如癌症新藥)紛紛上市,讓眾多病患引頸期待;但由於該等新藥往往價格昂貴,且實際臨床效能仍有待上市後一步驗證,目前各國如英國、義大利、加拿大、韓國,為解決新藥對健保財務之衝擊及新藥效能表現之不確定性,乃採取藥品給付協議機制。
國內上市的癌症用藥多數已納入給付,標靶藥物的佔率更從2011年的42.5%增加至2017年的56.6%。健保署也表示,為爭取新藥(包括抗癌新藥)納入給付,會持續在健保總額預算加編相關額度。
不過為何新藥納健保給付困難重重?新藥納入健保給付的流程有哪些?針對健保財務困境,有沒有解決方案?年底健保費調漲之際,在藥品端還能有哪些調整跟努力的空間?
台灣健保僅佔GDP3.2%,卻得照顧近100%國民
陳昭姿指出,醫療保健支出包括自費部分,OECD(經濟合作暨發展組織)國家平均中位數是9%,「台灣是6.3%,相對是少的,但台灣健保支出約為總醫療支出一半,約GDP 3.2%,我們只用3.2%的GDP來照顧我們的健保。我們用3.2%的GDP照顧了99.7%的國民,這兩個數字的組合加起來就是一個奇蹟!」
陳昭姿提到,2019年健保年支出約7,153億元,其中藥品2,083億元,約佔29.1%,「在藥品的部份這幾年越來越強,從25%到29%,在整個醫療進步裡面最快速的一環之一,隨著臨床研究的規格、管理規格,整個藥費也是超出我們的想像,這部分的需求量是非常大的。」
但3.2%的GDP要照顧近100%的國民,且3.2%涵蓋的給付內容從感冒、發燒、咳嗽、流鼻水,到罕見疾病、重大疾病、致死疾病等,「這些事情加起來叫做血汗,全世界沒有一個單一保險的國家cover到這樣子的範圍、無所不含。」陳昭姿表示,或許是20多年前大家始料未及醫療進步如此之快,新醫療、新藥、新科技的費用是節節高漲。
新藥從申請到生效要等多久?
一般的新藥從申請到生效要等多久?
陳昭姿指出,二代健保到現在為止,平均要459天、中位數319天,癌藥平均697天、中位數556天,「從這裡看可以知道,期盼一個新藥等待過程有時候要到2年多,尤其癌藥2、3年,加上前面的發證,可能要等上4-5年,但這一切都卡在成本效益,很困難,財務衝擊的部分怎麼辦?錢夠不夠?連專家都卡關在這些地方。」
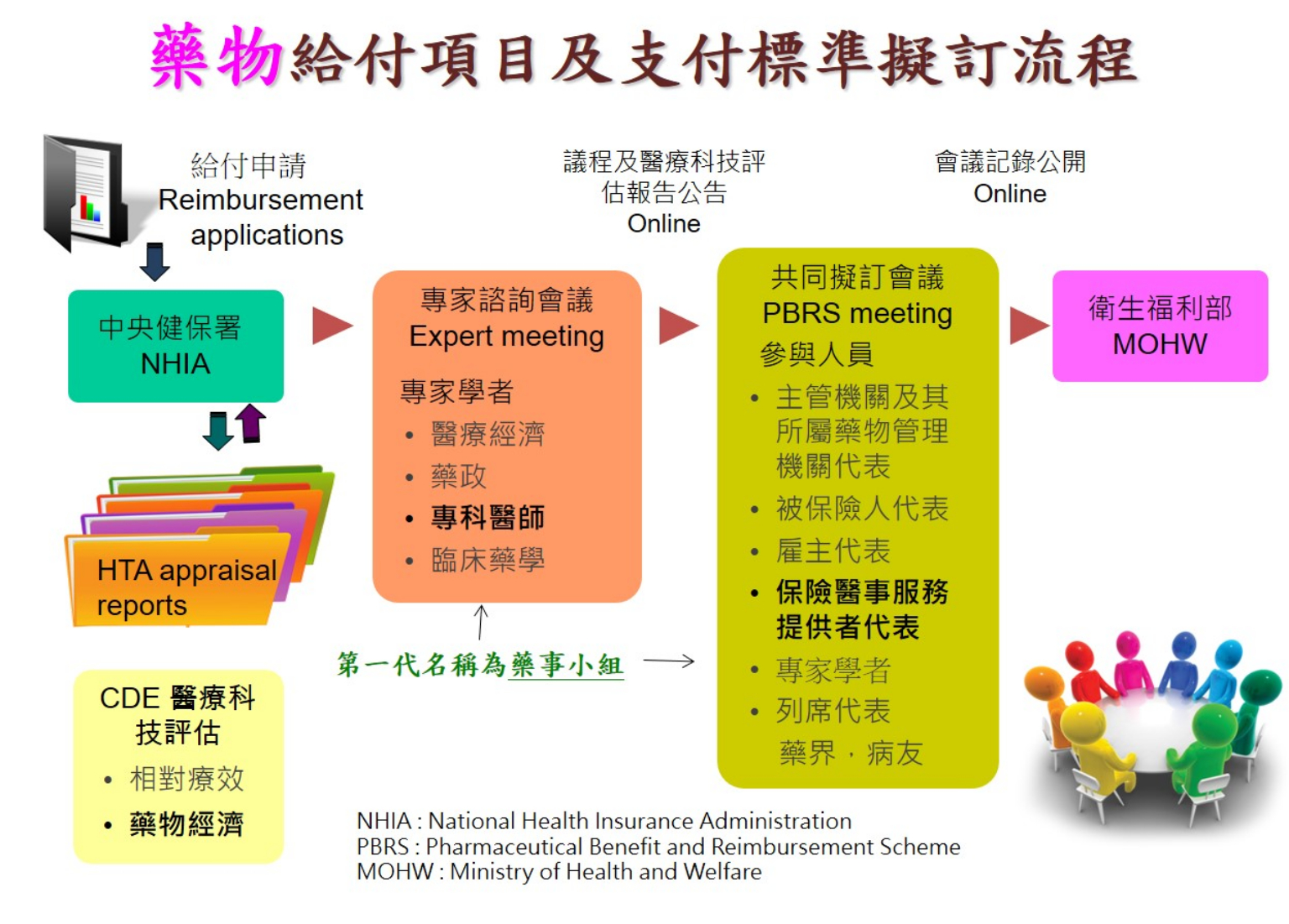
台灣對藥品的審查主要有2個會議,「一個是專家會議、一個是共同擬定會議,專家會議協助健保署把所有的申請案做成一個摘要建議,送到共同擬定會來做決定,會議代表成員都相當多元。」陳昭姿指出,討論新藥的時候不是只要證明它是藥就好,也不是只有好藥就好,有3大方向要討論:
1. 安全性/相對療效
陳昭姿表示,根據不同相對療效有不同的價格策略,「比食藥署發證更嚴格!且相對療效時有爭議,包括存活率資料不要姓、絕對數值為何,是否確為臨床需求?相對療效之判斷,也可能受申請價影響。」
2. 藥物經濟評估
再來是「大家肯花多少錢?花這麼多錢得到多少好處?」陳昭姿表示,成本效益、增加費用/每提高一個品質校正存活年(ICER/QALY值),以及單次療程費用、每月療程費用、總療程費用等,都是需要被討論的。

3. 財務預算衝擊
「想完這些還不夠,今天打算讓一個新藥過關,或是這個新藥在擴大,隨著擴大後費用降低,一個藥過了還要看多少人準備受惠,再把人數乘上,這叫財務衝擊。」陳昭姿以C肝藥為例,「第一關安全過關,國外大概要1、200萬的藥費,台灣大概用不到20萬就買單,買斷這樣的疾病,但是碰到25萬人要用就變500多億,變成很不可思議的負擔。」
且還需討論未來5年每年藥費預估為何、取代藥費與影響醫療相關費用、新藥預算編列之替代率爭議等,「HTA(財團法人醫藥品查驗中心)的層級人力資源也要提高,因為一個新藥不會只有花錢,一定有所得,那個就是價值,影響層面絕對不只有費用。」陳昭姿指出,因為新藥很貴,「常常核准這麼多只能給這麼少,也引起醫病之間的討論。」
藥師:台灣健保在「2層面」浪費
台灣年輕藥師協會理事長李懿軒也指出,「台灣醫療真的是浪費的嗎?站在藥師的角度來看,部分是浪費、部分是不浪費。不浪費的部分,就是陳昭姿藥師提到,台灣醫療保健支出只佔GDP的6.3%,韓國醫療保健支出已超過8%,支撐醫療產業的根基。在高齡人口急起直追的時候,如何兼顧醫療照護品質?其實是整個社會需要去做的必要投資。」
李懿軒表示,過去台灣醫療把省錢作為最高價值,「台灣藥價是世界數一數二的低,導致許多創新的專利藥品不敢在台灣優先上市,國外的藥品嘗在考慮要退出台灣,一些有效治療的新藥可能需要2-3年的時間才能在台灣上市,而國產學名藥也失去創新動力。」
他也強調,台灣健保藥價政策若能從省錢觀念,轉換成鼓勵以病人為中心的創新去提升品質,「且透過像學名藥、生物相似藥的策略,去達到藥價平衡,相信國人對吃藥也會更有信心。」在浪費層面,李懿軒認為主要分為「制度上的浪費」跟「行為上的浪費」:
1. 制度上的浪費
李懿軒表示,非處方藥品25年來的給付,導致原本該去指導民眾用藥,變成仰賴醫療體系的方向。「沒有落實醫療分級就是造成醫療浪費的主要原因,從WHO的資料也可以發現,社區藥局是醫療分級中的一環,是指導民眾自我用藥很重要的角色,同時落實健保非處方藥品退出,並不是讓民眾完全仰賴社區藥局,醫師還是可以開立,但是是民眾用自費的方式開立,讓小病民眾可以自行負擔、負責。」
另外一種制度上的浪費是專業醫療給付不足,李懿軒指出,導致醫療院所仰賴藥價差、停車場、美食街合作,作為主要營收的一部分,「其實無形中這產生了不合理的藥價差,更造成藥商在售價與品質之間去做掙扎與考量。」
2. 行為上的浪費
李懿軒表示自己有在做居家藥師照護服務,曾收到病人好多胰島素針劑,「病人有時候忘記注射,導致剩下的藥越來越多,其實也不是病人或醫師的錯,但醫師為了醫囑的完整性,也無法去確認病人儲存在家中的藥品品質是否是原來的品質,會不會維持原來的效果?所以不會亂刪除原來的處方,在行為上的處理很多都是細節上的處理。」
他也讚揚日本的健保,可以讓藥師跟病人進行詳細諮詢、確認藥品保存品質,最後出一份報告書給醫師為參考依據,也減少藥品浪費。李懿軒指出,過去台北市長柯文哲在台大醫院時,是最支持臨床藥師的主管之一,「如何讓藥師的寶貴資源不是只有在加護病房做到臨床藥師的角色,而是在住院、門診、社區藥局都可以貢獻自己的能力,協助整個醫療體系做好藥品管理角色,是未來在制度上可以設計的。」
.jpg)
解決健保財務困境4方案
針對健保財務困境,陳昭姿提出4個解決方案:
1. 調修保費
2. 小病退出健保
參考歐美先進國家的做法,輕小病症退出健保,陳昭姿舉例,「例如感冒年支付近300億,或可由社區藥師教導病人共同承擔照護。而這部分不只10多億的指示藥費要提出來,整個就醫行為都要調整,小病在社區藥局用非處方藥處理,這部分也希望部會能將社區藥局那如分級體系,讓社區藥局也來承擔一部分醫療責任。」
3. 導入部分負擔
病人自付一定比例,日本、韓國自付額為20-30%。
4. 鼓勵廠商以風險分擔方式將新藥納入給付
陳昭姿表示,其實很多跨國廠商也很辛苦,他們進口到台灣也要顧及台灣的價格,「若廠商以風險分擔方式將新藥納入給付(又稱納保協議),概念包括臨床成效風險分擔,與財務衝擊風險,讓廠商有面子、健保有裡子。」
李懿軒也認為,面對2025即將到來的超高齡社會挑戰,保費有不得不調整的壓力,「但這個調整,往後一定是常態式的調整,是理性的調整,而非菜市場喊價式的調整。」台灣已歷經3次政黨輪替,是一個成熟的民主社會,此刻討論健保議題不該只有「錢夠」或「錢不夠」的問題,思考如何在制度上做調整,才能讓健保永續經營。