3歲的許小妹罹患罕見「隱性遺傳腎臟疾病」,逐漸出現食慾差與電解質異常的症狀,2歲起接受常規腹膜透析治療,每次腹腔注入透析液300-350CC,利用體內的腹膜,清除血液中新陳代謝的廢物及多餘水分,同時將腹腔慢慢撐大,是國內罕見如此年幼接受腹膜透析且病情穩定的成功案例。
但由於疾病因素,移植前許小妹身高只有86.3公分、體重11.5公斤,比同齡孩童至少矮了至少10公分。經過一年等待,於今年1月獲得一名14歲女童大愛捐贈,但腎臟大小已是成年的尺寸,對於如何植入許小妹狹小的腹腔,是移植手術要面臨的第一個最大的挑戰......
台北榮總自109年8月起已成功完成6例困難兒童及青少年大愛腎臟移植,幫助病童脫離終生洗腎的痛苦,兒童腎臟移植團隊秉持「沒有孩子應該接受透析」的理念,在團隊照護病人中,於18歲前就接受移植比率高達100%,整體病人接受移植腎植比率也高達57.1%。
究竟台北榮總團隊是如何成功搶救末期腎病童?
(延伸閱讀:再生醫療二法排審在即》立委、藥師公會強調:再生製劑屬「藥品」 從製程就應嚴謹要求 )
對兒童腎臟移植不了解,往往會錯過登記移植最佳時機
台北榮總兒童醫學部一般兒科主任張瑞文先指出,兒童造成慢性腎衰竭的原因與成人大不同,包括先天性泌尿系統異常、腎絲球腎炎、遺傳疾病、急性腎損傷等,而兒童透析治療的人數較少、技術性高、影響層面大也都是需要考量的問題。
張瑞文表示,末期腎病變(尿毒症)無論在成人或兒童,都會產生許多致命的併發症,如高血壓、心臟血管疾病、貧血、代謝症候群等,「透析治療的死亡率是腎臟移植的6倍,腎臟移植是末期腎臟病孩童最好的治療,不僅可以得到最佳的預後,對於原本落後的身高、體重甚至智力發育,移植成功後都可明顯追上同齡兒童,需把握移植的黃金時間。」
台北榮總兒童外科主任蔡昕霖也說明,兒童末期腎臟病多因先天腎臟疾病,或是先天泌尿道系統發育異常,與成人完全不同。「由於病童身形過於嬌小,泌尿結構相對複雜,從小經歷多次手術留下的陰影,對於兒童腎臟移植的瞭解不完整等等諸多因素,往往錯過登記腎臟移植的最佳時機。」
與蔡昕霖主任說明末期腎病童腎臟移植的重要性(2).jpg)
為避免這樣的遺憾一再發生,台北榮總除了積極呼籲家長們正視關鍵期,並強調兒童腎臟移植團隊更會根據每位孩子的病況,克服各種困難,研擬個人化的移植治療計畫,確保移植成功。而財團法人器官捐贈登錄中心也比照國外器官分配原則,經多次修訂,逐步提高18歲以下青少年孩童等候腎臟的積分,協助病童及早獲得腎臟移植的機會。
歷經手術7小時,北榮成功搶救3歲末期腎病童
北榮移植團隊精密計算許小妹腹腔的3D容積,發現原本的腎臟已經呈現嚴重的囊泡變化,北榮外科部移植外科主治醫師陳正彥表示,「要先摘除右腎爭取更多空間來接受成人的腎臟,為了同時讓植入的成年尺寸新腎臟獲得充足的血流供應,因此血管將吻合在高難度的主動脈與下腔靜脈置。」
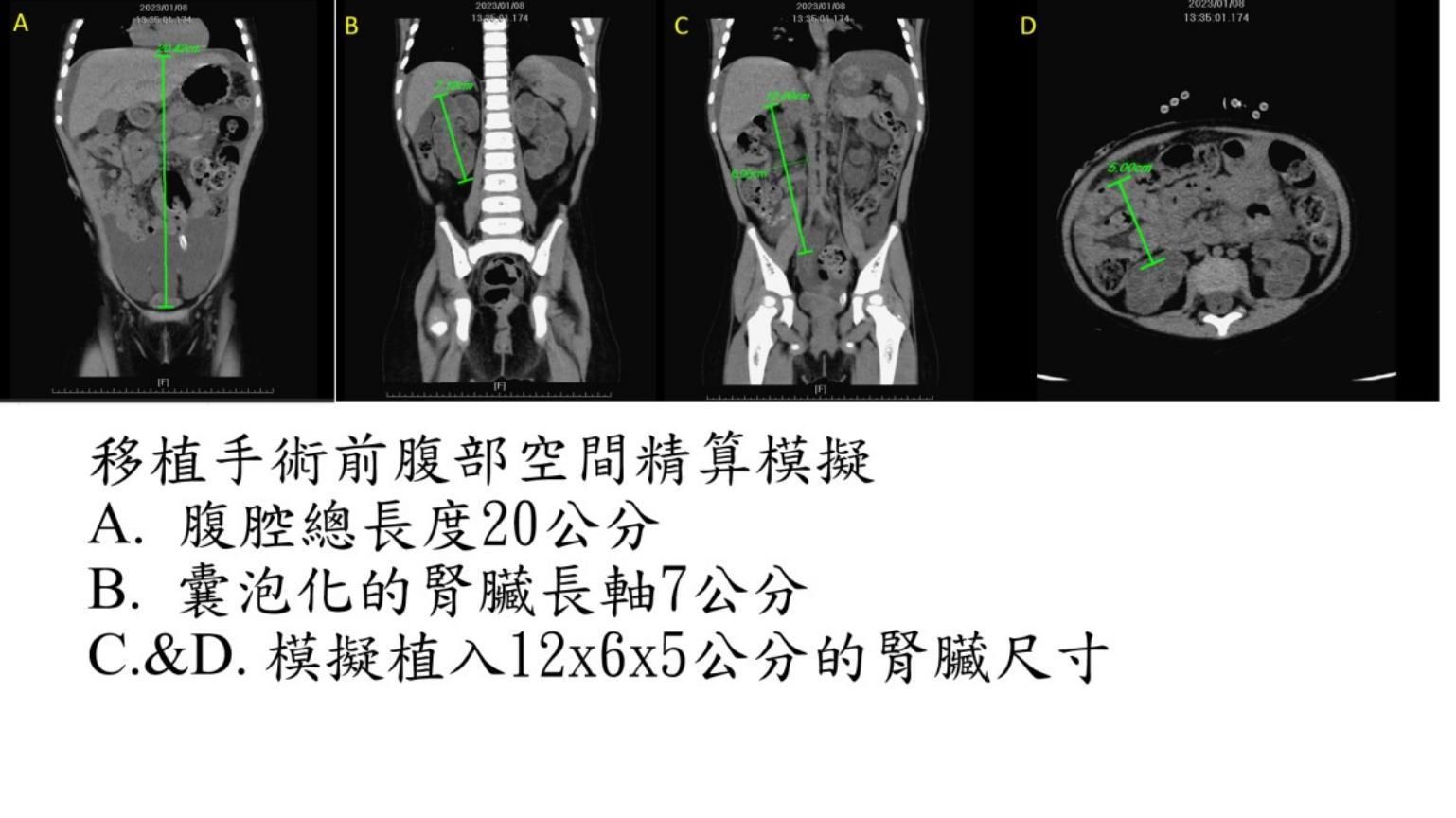
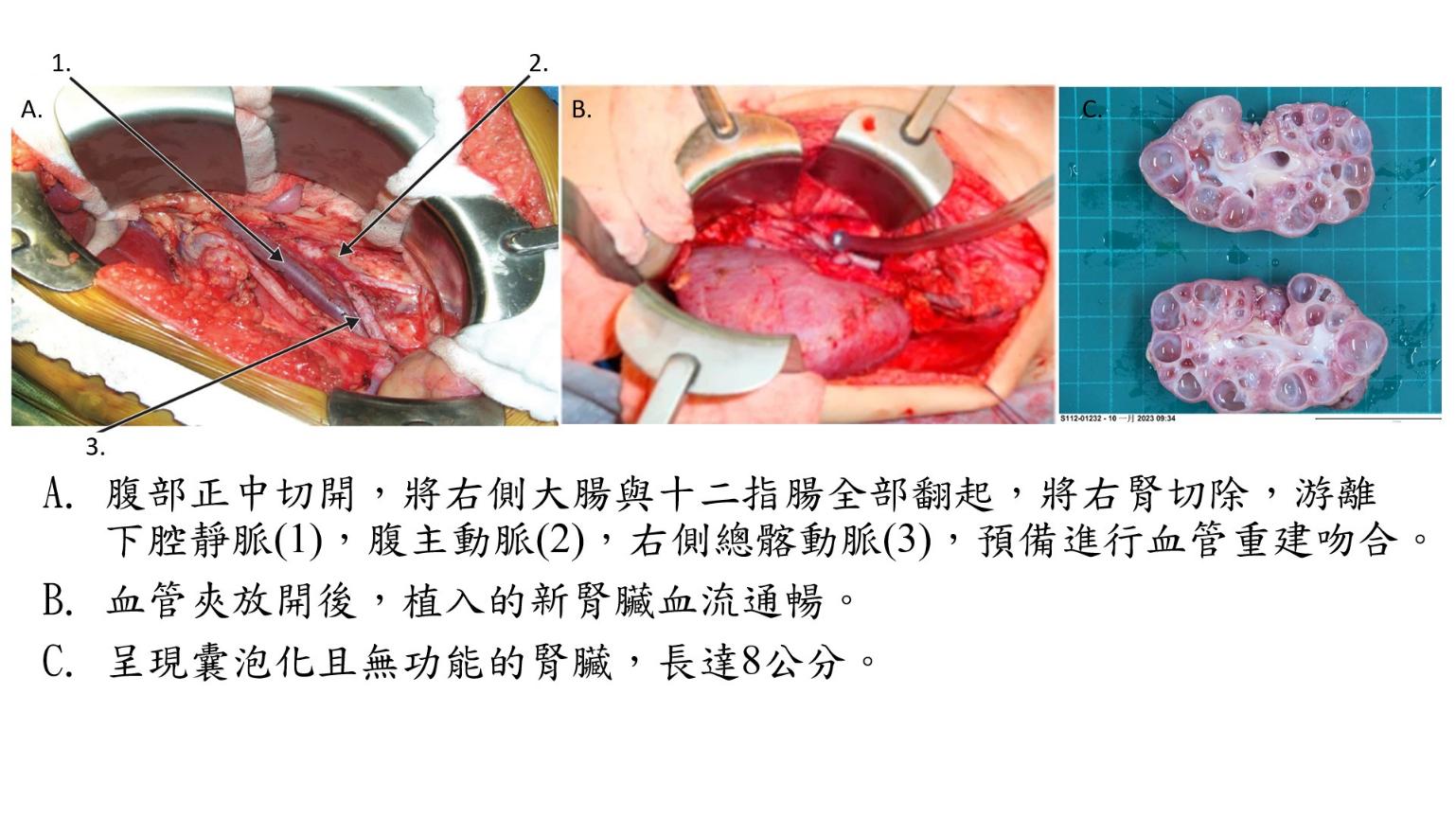
在移植外科摘取大愛器捐腎臟確定順利後,蔡昕霖便帶領北榮團隊依照計畫開始進行許小妹的同時右腎切除與移植手術。由於病童體型過於嬌小,北榮麻醉部主治醫師王審之表示,「在麻醉過程中所必須置入的中央靜脈導管,與預防性血液透析管路就花了2小時的時間。」團隊採取正中切開約20公分的傷口,進入腹腔,再將腹腔右側的肝臟、十二指腸及右側大腸整個游離至左側,然後切除右側腎臟。
最後再將捐贈的新腎臟,吻合血管於許小妹的主動脈與下腔靜脈,輸尿管則是利用許小妹右側的輸尿管原地重建。
歷經7小時的手術、克服麻醉等重重困難,手術順利完成,術中移植的腎臟也立即發揮功能,於術後第2天腎功能恢復正常,「經由嚴密的術後血壓與水份調控,復原狀況十分良好,不再需要任何透析治療,術後幾天康復出院。」蔡昕霖表示。

單腎及泌尿系統異常術9歲女童,術後第2天腎功能恢復正常
另一位9歲的陳小妹,罹患先天單腎及泌尿生殖系統異常,從小歷經多次重建手術,6歲起因電解質異常誘發抽筋,開始腹膜透析治療。
經彰化基督教兒童醫院轉介,陳小妹父母不辭辛勞從彰化至北榮登記移植與每半年定期追蹤。受惠於兒童等候腎臟的積分加分的制度,陳小妹111年12月底獲得大愛捐贈,術中克服之前重建複雜泌尿結構異常所留下的嚴重沾黏,與成年(67公斤)捐贈者與兒童受贈者(20公斤)體重差異引起血管吻合與維持穩定血壓的難題,於術後第2天腎功能檢測恢復正常。
與父母共同出席記者會.jpg)
而另一位先天性後尿道瓣膜所引發的腎臟衰竭的青少年患者,約經1年2個月的腎臟移植等候,在團隊的評估與計畫中,也於今年2月順利接受大愛腎臟移植手術。
根據器官捐贈移植登錄中心資料,目前台灣只有22位病童及青少年登記等候腎臟移植。然而,每年小於20歲新增透析案例約20-40人;相較之下,全國兒童及青少年族群中,接受透析治療的數目遠大於願意接受腎臟移植者。而美國的作法是35歲以下的捐贈者,優先給小於18歲的等候者,以增加兒童及青少年移植的機會與意願。
醫提醒:腎臟移植後要注意「這些事」
關於兒童腎臟移植後,蔡昕霖表示可能會出現足夠移植腎的血流量、血管栓塞、原發性疾病的控制與復發、感染的風險等難題,以及是否遵從醫師囑咐、攝取足夠水分、定時服用抗排斥藥物、按時導尿、正常生活作息、感染的風險等。
考量慢性腎臟衰竭病童對病童身心、發育及生活品質影響深遠,今年3月由張瑞文率先開設兒童腎臟移植特別門診,提供腎臟移植病童全方位的醫療照護。

張瑞文也呼籲目前接受透析治療兒童的家長們,應了解兒童腎臟移植的重要性,把握移植的黃金時機,積極接受大愛捐贈或活體腎移植,對於財團法人器官捐贈移植登錄中心的協助,以及大愛腎臟的無私捐贈表達由衷誠摯感謝。