疾管署15日公布國內2例日本腦炎確定病例,個案一為高雄市左營區70多歲女性,5月6日出現發燒、喉嚨痛、嘔吐及暈眩等症狀至診所就醫,5月7日再次就醫,於急診時因震顫、語速變慢、意識改變收治住院治療,後經醫院通報及採檢確診日本腦炎,目前持續住院治療中。
個案二為高雄市岡山區60多歲男性,5月4日因上腹痛住院治療,5月6日出現發燒症狀,5月9日出現頸僵硬、臉神經麻痺、吞嚥困難、聽覺障礙等症狀且意識轉變,後經醫院通報及採檢確診日本腦炎,5月12日因病況惡化於院內死亡。
疾管署監測資料顯示,國內今年截至5月14日,累計2例確定病例,台灣每年5至10月為日本腦炎流行季,其中6至7月為流行高峰,2020至2023年全國同期確定病例數分別為0、2、0及2例,以40歲以上成人較多,但各年齡層都有感染風險,提醒民眾應提高警覺,不可掉以輕心。
近日天氣逐漸炎熱,時序也將進入夏天,除了日本腦炎還有登革熱疫情,依據疾管署統計,截至5月13日共累計164例本土登革熱確診病例,為去年疫情延續,近期新增病例為零星個案,累計病例分布高雄市135例、台南市19例、屏東縣9例及嘉義縣1例,並累計2例重症病例。
究竟日本腦炎和登革熱哪裡不同?傳染病媒蚊有何不一樣?民眾又該如何注意防範?
日本腦炎v.s登革熱...傳染的蚊子有何不同?
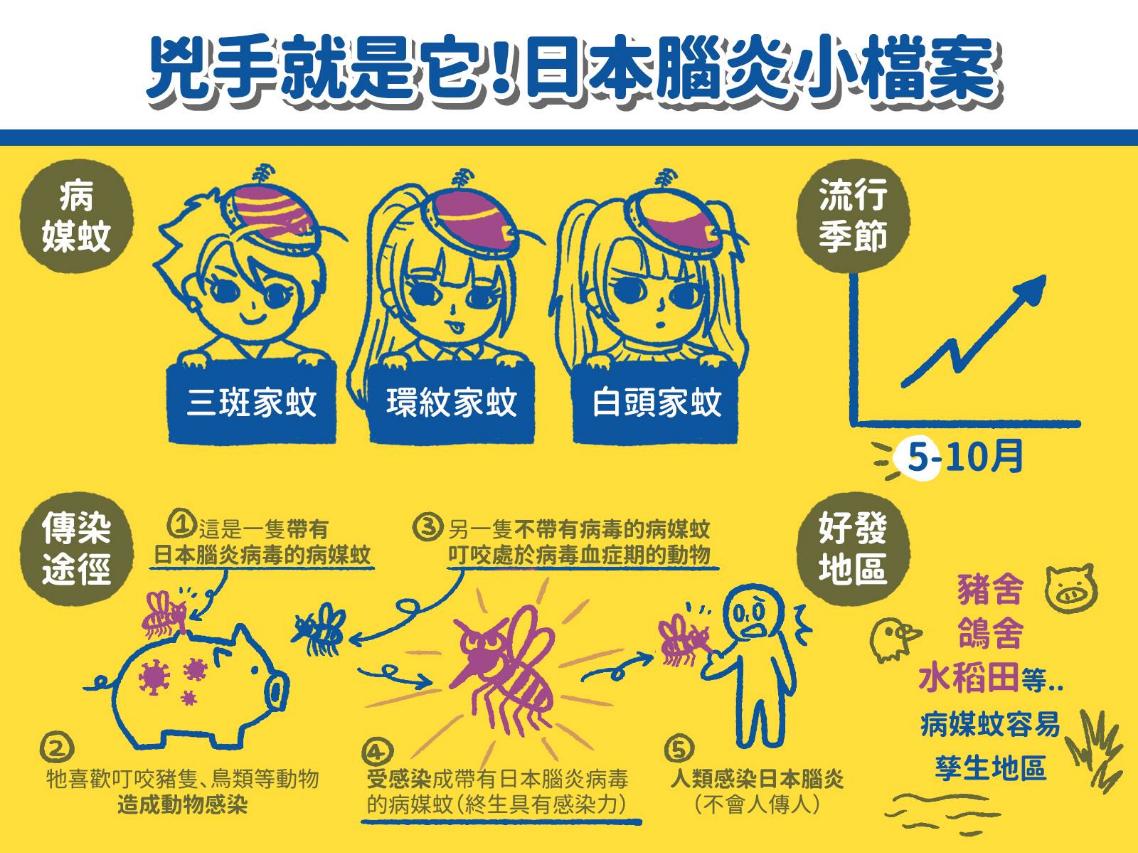
疾管署先解釋,登革熱與日本腦炎都是台灣最重要的病媒病毒傳染病,「它們的致病原都是屬於黃病毒科,但傳播的病媒蚊不同。在台灣,登革熱可透過埃及斑蚊、白線斑蚊傳播,日本腦炎則是透過三斑家蚊、環紋家蚊及白頭家蚊。」
日本腦炎的傳播須經由具有感染力的病媒蚊叮咬,人不會直接傳染給人,且日本腦炎病毒在人體內病毒血症的濃度低、時間短,所以病人的血液中通常測不到病毒的存在。台灣的病媒蚊感染來源大部分來自豬,蚊子一旦被感染則終生具感染力。豬及鳥類的病毒血症期通常為2至5天,但在蝙蝠、爬蟲類及兩棲類,尤其是在冬眠時,期間可能延長,潛伏期通常為5-15天。
而日本腦炎的流行區包含大部份的亞洲地區、西太平洋島嶼及澳洲北部,也是亞洲地區最重要的病毒性腦炎傳染病。每年約有35,000至50,000人感染日本腦炎,造成約10,000-15,000人死亡。由於日本腦炎是經由病媒蚊的傳播,所以疫情的流行與氣候及季節兩大因素有關,在熱帶地區,日本腦炎為散發性流行,全年皆有,南印度、 印尼、馬來西亞、新加坡、泰國南部的流行屬於此類。
感染日本腦炎病毒大部分無明顯症狀...
疾管署指出,感染日本腦炎病毒大部分無明顯症狀,約有小於1%的感染者會出現臨床症狀,最常見的臨床表現是急性腦炎。有症狀者通常一開始出現非特異性症狀,如發燒、腹瀉、頭痛或嘔吐等,症狀輕微者的臨床表現為無菌性腦膜炎或不明原因發燒,嚴重者,則出現意識狀態改變、全身無力、高燒、局部神經障礙(腦神經功能損傷、輕癱等)、運動障礙、帕金森氏症候群(Parkinsonism,因錐體外系統功能受損,而有面具樣臉、齒輪狀僵直、舞蹈手足徐動症)、神智不清、對人時地不能辨別等,甚至昏迷或死亡。
日本腦炎的致死率約20-30%,存活病例中,約30-50%有神經性或精神性後遺症,其產生的神經性後遺症包括不正常肌張力、語言障礙、運動肌無力、腦神經及錐體外系統異常的神經功能缺損等。精神性後遺症以脾氣暴躁、性格不正常為主,智力不足則常發生在小孩。
日本腦炎與腸病毒、腮腺炎病毒、黴漿菌、皰疹病毒及其他病毒引起的腦炎及腦膜炎不易鑑別,需要以病毒的培養或分子生物學、血清學檢驗協助診斷。
疾管署指出,高雄2案日本腦炎平日活動地點皆以住家周圍為主,住家附近均有鴿舍、豬舍及水田等高風險場所,且皆查無日本腦炎疫苗接種紀錄,研判於居住地附近感染可能性較高。衛生單位也已針對個案活動地周邊豬舍懸掛誘蚊燈,同時加強對當地民眾之衛教宣導,並請醫療院所加強通報。
疾管署:2方法預防日本腦炎
疾管署進一步指出,在高流行地區由於輕度感染或不顯性感染很普遍,一般成人大多對當地病毒株已有免疫力,易感染者主要為小孩,通常小孩及老人感染後較易發生臨床症狀,其他年齡層則較多為不顯性感染。
關於預防方法,疾管署建議:
1、依規定時程接種日本腦炎疫苗
(1)台灣自1960年代推動日本腦炎預防接種,使用的是以鼠腦製程之不活化日本腦炎疫苗(inactivated mouse brain-derived JE vaccine),為順應疫苗產製技術轉變與使用趨勢,自2017年5月22日起改採用細胞培養製程之活性減毒嵌合型日本腦炎疫苗(live attenuated JE chimeric vaccine)。
(2)活性減毒嵌合型日本腦炎疫苗幼兒常規接種時程:應接種2劑,出生滿15個月接種第1劑,間隔12個月接種第2劑。而經醫師評估不適合接種活性減毒嵌合型日本腦炎疫苗者,地方政府衛生局(所)有提供不活化日本腦炎疫苗,可請醫療院所協助申請,依其接種時程完成。
(3)針對已接種鼠腦製程之不活化日本腦炎疫苗的幼童,為維護其免疫力及疫苗保護效果,依據「衛生福利部傳染病防治諮詢會(ACIP)」建議,訂定疫苗銜接原則如下:
a. 已接種1劑鼠腦製程不活化日本腦炎疫苗:與前一劑鼠腦疫苗間隔至少14天接種第1劑,間隔12個月後接種第2劑。
b. 已接種2劑鼠腦製程不活化日本腦炎疫苗:與最後一劑鼠腦疫苗間隔至少12個月後接種1劑,其後不必再追加。
c. 已接種3劑鼠腦製程不活化日本腦炎疫苗:滿5歲至入學前接種1劑,與最後一劑鼠腦疫苗間隔至少12個月。
(4)成人若居住地或工作場所接近豬舍、其他動物畜舍或病媒蚊孳生地點等高風險地區,建議於流行期前(每年3-4月)自費接種日本腦炎疫苗,若至流行地區旅遊,可至旅遊醫學門診諮詢,並依醫師之評估建議自費接種疫苗。
2、預防病媒蚊叮咬
疾管署也指出,台灣傳播日本腦炎的病媒蚊常孳生於水稻田、池塘及灌溉溝渠等處,吸血高峰為黃昏與黎明時段。大部分的人感染日本腦炎無明顯症狀,有症狀者會有頭痛、發燒等症狀,嚴重則可能出現意識改變、對人時地不能辨別、全身無力等,甚至昏迷或死亡,並請民眾儘量避免於病媒蚊吸血高峰時段,在病媒蚊高風險環境附近活動;如果無法避免,應穿著淺色長袖衣褲,並於身體裸露處使用政府機關核可,含敵避(DEET)、派卡瑞丁(Picaridin)或伊默克(IR3535)成分的防蚊藥劑。