癌症長年高居國人十大死因之首,藥物研發快速,但新藥納入健保往往曠日廢時,病友常面臨沉重的自費壓力。
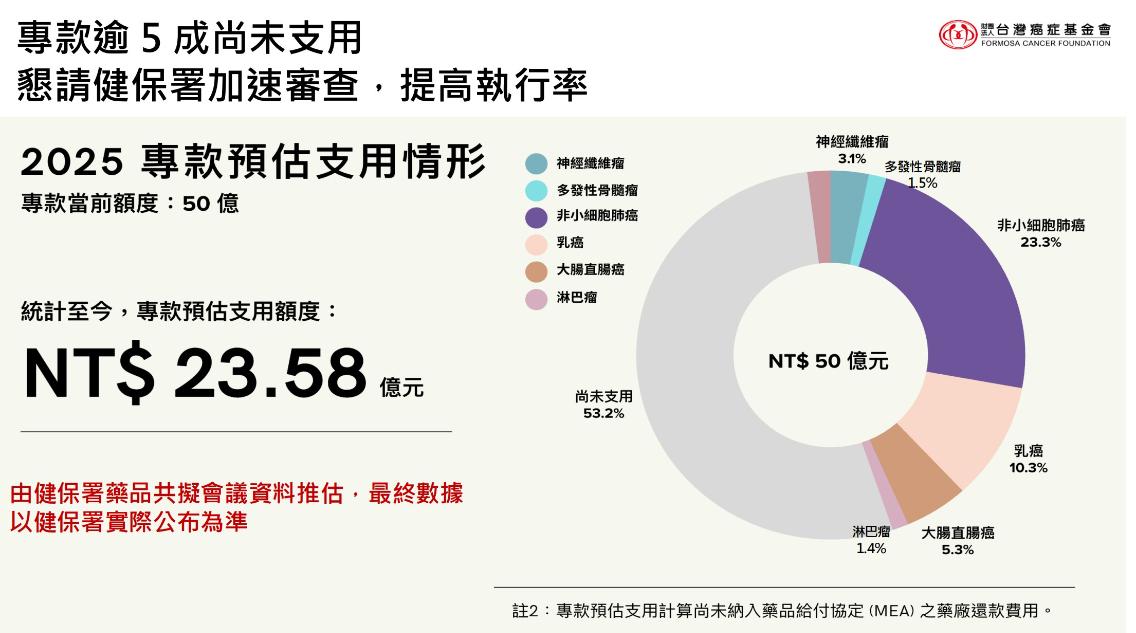
為縮短等待,政府以公務預算先行挹注50億成立「癌症新藥基金」,並以暫時性支付專款於今年正式啟動,以縮短癌症病人等待新藥救命時間,台灣癌症基金會公布專款預估支用情形,據統計,今年8月1日前,基金已收載11項癌症新藥、分別治療包括肺癌、乳癌、大腸直腸癌、多發性骨髓瘤、淋巴瘤、神經纖維瘤等,預估受惠人數超過3,300人,平均每名癌友一年可減輕逾百萬元的經濟負擔。
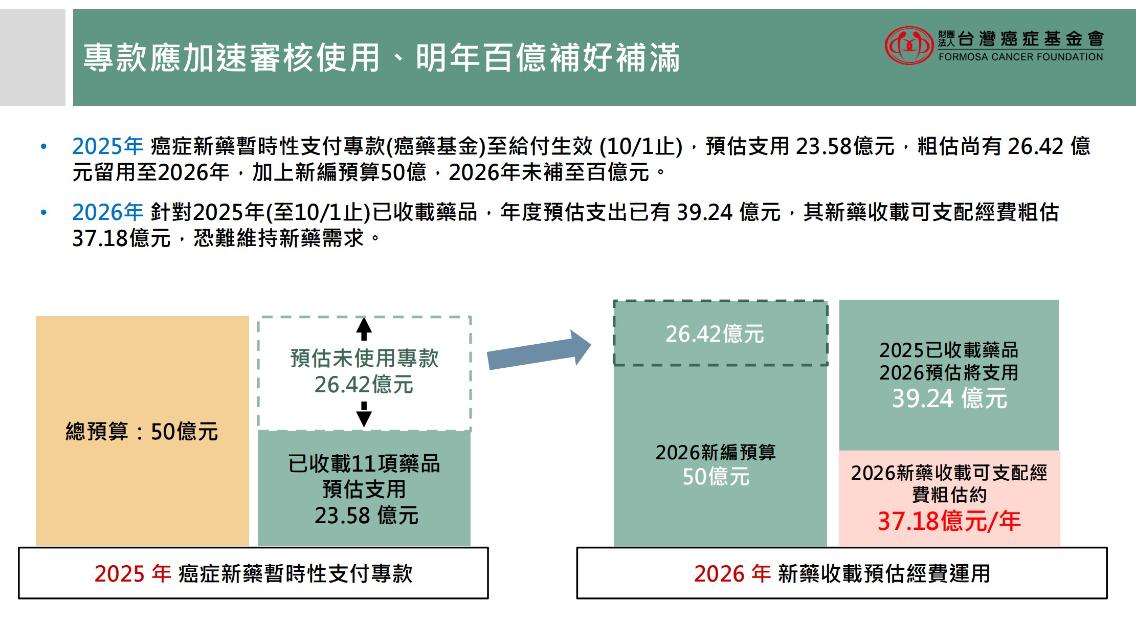
根據估算至10月1日已核准的新藥,到今年底預估將支用約23.58億元,今年度剩餘額度加上115年度新編50億元預算,估計明年約有70億到80億預算可用於新藥給付。
基金讓許多病人適時地用藥,減輕病人負擔亦落實醫療平權,然鑑於目前基金僅靠行政預算暫行運作,預算來源不穩,為確保未來給付不斷炊,基金會呼籲政府應儘速完成「癌症新藥基金法制化」,明訂癌藥基金的財源、運作方式,於行政端、立法端推動癌症防治法修法作業。
在台灣癌症基金會9月30日召開的「癌症新藥基金法制化」倡議記者會上,衛福部、病友團體、立委與學者一致呼籲,應盡速完成基金法制化,讓病友安心用藥,並兼顧健保永續。
龐一鳴:癌症不是唯一病 健保核心是全人照顧
健保署副署長龐一鳴先指出,癌症雖是國人死亡首因,但病人往往還合併其他健康問題,健保制度的核心應該是「全人照顧」。他強調,醫療體系必須分工合作、補足不足,而非各單位爭功,才能真正回應民眾需求。
龐一鳴回顧,癌症新藥基金的設立過程並不容易,全球僅有台灣與英國推行類似制度,其他國家多以健保或商業保險支應。他提到,台灣過去曾討論要透過《癌症防治法》或修訂《健保法》來處理,但因涉及主管機關分工複雜,推動難度極高。最終,政府選擇透過「健保基金動支使用辦法」,將癌症新藥基金納入行政院核准的「專項支出」。
不過龐一鳴也提到,癌症基金雖屬健保架構,但與健保總額協商脫鉤,不與其他醫療項目爭奪。他解釋,基金獨立計算,確保癌症用藥資源不會壓縮其他醫療支出。不過,由於現行僅是行政命令,位階偏低,若政策或領導人更替,基金穩定性將受影響。
他強調,癌症基金法制化是下一步必須推動的方向,但同時提醒社會,不應只關注單一病種,急診、傳染病、罕病等其他領域也需要相應法制支持,若能以「全人照顧」為核心補強不足,台灣醫療制度才能更加健全。

蔡麗娟:病友「真的有感」 法制化才能安心
台灣癌症基金會執行長蔡麗娟表示,近年健保署積極推動癌症新藥給付,病友的確「真的有感」。她指出,自2025年成立基金以來,政府已投入50億元公務預算,其中23億元已支用,約3,350名病友受惠,平均每人可減輕百萬元以上自費壓力,對許多家庭而言是一大幫助。
蔡麗娟說明,目前癌症基金涵蓋11項藥品、6種癌別,明年經費需求預估將近40億元,可用經費剩下37億元,規劃需更加審慎。她憂心,基金現行僅依行政規範,若政策一變,恐影響病友用藥權益,因此病友團體積極推動法制化,已有逾百名立委連署支持。
她提醒,癌症基金僅是「過渡方案」,新藥在2至3年內仍需銜接健保總額,政府必須及早規劃預算;同時,也要強化真實世界療效數據(real world data)的收集,並讓病友更積極參與決策過程,確保政策更貼近需求。
蔡麗娟也提到,目前癌藥基金執行率不足5成,期盼健保署加速審查並滾動式公布新藥審進度、預算實際支付情形與剩餘額度。「癌症新藥基金是病友盼望多年的重大突破,但唯有法制化、銜接健保、數據完善、多元財源,才能確保制度永續,真正讓癌友安心。」
民進黨立委劉建國承諾,將持續與病友團體及衛福部合作,推動「癌症新藥多元支持基金」入法,讓更多病友受惠。

沈麗娟:暫時性支付制度,以數據決策、確保永續
臺灣大學藥學院教授沈麗娟則從學術角度提出制度建議。她指出,癌症新藥基金與「暫時性支付制度」並非搶奪健保資源,而是讓病友在新藥正式納入給付前,仍有機會獲得治療。
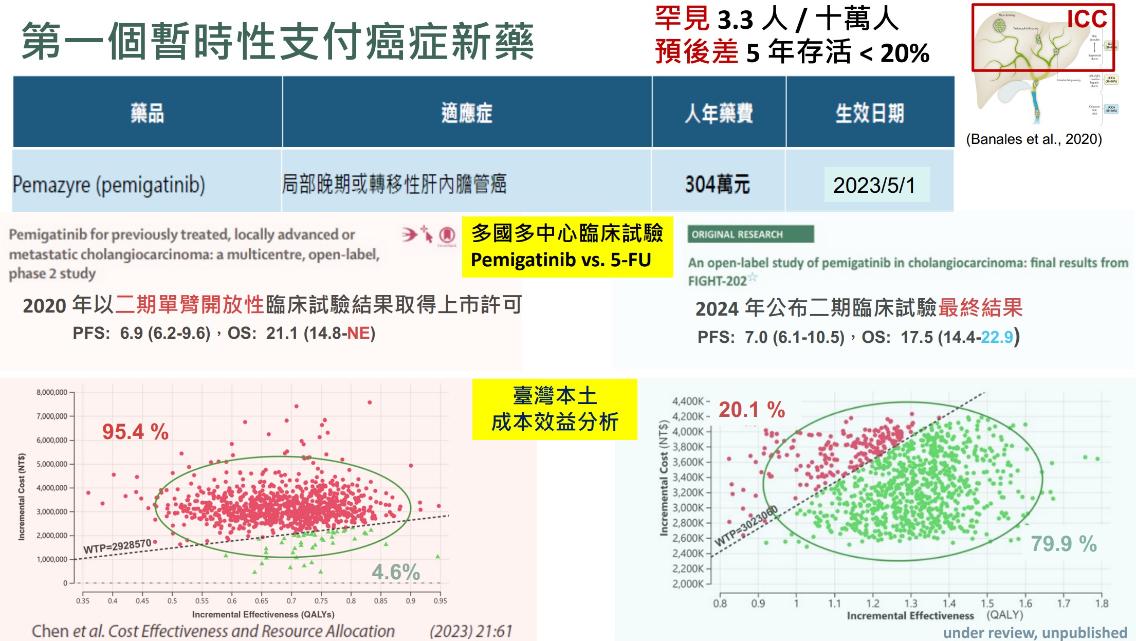
她以轉移性肝內膽管癌藥物為例,該藥2020年僅憑二期試驗數據上市,初步評估成本效益不佳,難以納入健保,但後續真實世界數據顯示存活率顯著提升,2024年再評估後,才符合成本效益、成功納入健保。
「暫時性支付提供了一段過渡期,讓政策決策更有憑據。」沈麗娟表示,台灣自2022年開始建構相關機制,2024年健保署已提出暫時性支付概念。未來若能在2至3年內定期再評估,若藥物不符成本效益或廠商不降價,則應停止支付,避免資源浪費。
至於新藥如何成為新藥基金暫時性支付的對象?
沈麗娟建議不妨由CHPTA(健康政策與醫療科技評估中心)進行科學性評估與建議,除了事先透過前瞻性評估,掌握2-3年內潛在新治療項目,讓健保署能預先掌握即將上市的重要新藥;並結合醫療科技評估、了解成本效益之外,是否有優先排序等,也應明確界定;同時,還要納入病友與臨床意見。

「最後,由健保署依據基金財務運作數據與評估結果,進行財務規劃與總額銜接,確保新藥供應平穩順利,避免臨時編預算、導致病人等待,以期順利有效填補健保空窗,減少病人錯過治療黃金期的遺憾。」沈麗娟建議,台灣應建立獨立的「國家健康政策與醫療科技評估中心」,以科學、公正的方式進行評估,確保基金制度化並與健保總額銜接,避免永續性風險。
醫界、學界、政界都呼籲,唯有盡快推動癌症新藥基金法制化,並結合真實世界數據、多元財源與健保銜接,台灣才能兼顧病友用藥權益與制度永續,邁向更健全的醫療體系。