許多人對偏頭痛的印象,仍停留在「劇烈頭痛」的單一症狀,但臨床觀察早已顯示,這種常見神經疾病的影響遠比想像更廣。
台北榮民總醫院最新研究發現,高達7成偏頭痛患者同時伴隨頭暈或暈眩等「前庭症狀」,不僅影響生活品質,也可能被長期誤診,延誤治療。
這項由台北榮總神經醫學中心團隊進行的大規模研究,分析台北榮總與關渡醫院共2,801名患者資料,成果已發表於國際神經醫學權威期刊《Neurology》,並獲選為繼續教育重點內容,同時入選2025年歐洲頭痛年會十大重要臨床研究之一,顯示其學術與臨床價值。
7成患者有暈眩,不只是「頭痛」這麼簡單
台北榮總一般神經科主任王嚴鋒指出,研究顯示約7成偏頭痛患者會出現不同程度的前庭症狀,包括頭暈、天旋地轉、身體浮動感等。這些症狀往往與頭痛交替出現,甚至在沒有頭痛時單獨發生,容易讓患者與醫師忽略其與偏頭痛的關聯。
進一步分析發現,合併前庭症狀的偏頭痛患者,整體健康狀況更差,不僅生活失能程度較高,也更容易出現焦慮與睡眠障礙。換言之,這類患者承受的是「多重負擔」,而非單純頭痛問題。
然而,在臨床現場,這些症狀卻常被誤認為耳鼻喉相關疾病,例如前庭神經炎、梅尼爾氏症或耳石脫落,導致患者反覆就醫卻未能改善。
根據北榮研究團隊分析,較容易出現前庭症狀的偏頭痛患者,往往具有特定臨床特徵。整體而言,以年輕女性為主,女性占比高達80.8%,平均年齡約36.9歲;在症狀表現上,患者多伴隨高度感官敏感,包括畏光(73.0%)與怕吵(88.6%),同時也常出現明顯噁心反胃(83.5%)。此外,這類患者的頭痛型態多為搏動性疼痛,且發作頻率偏高,每月平均可達13.6天。
研究團隊指出,這些特徵反映出患者的神經系統處於較高敏感狀態,也進一步解釋為何其偏頭痛更容易合併頭暈與暈眩等前庭症狀,顯示偏頭痛不僅是頭部疼痛問題,更涉及整體神經調控異常。

「前庭偏頭痛」只是冰山一角
研究第一作者、安南醫院神經內科醫師杜宜憲指出,目前臨床上符合「前庭偏頭痛」診斷標準的患者,約僅占所有偏頭痛患者的1/6。但實際上,仍有大量患者雖未完全符合診斷條件,卻同樣承受明顯的暈眩困擾。
這意味著,現行診斷分類可能低估了偏頭痛與前庭症狀的關聯性。杜宜憲強調,只要患者有偏頭痛相關症狀,即使未達嚴格診斷標準,也應納入整體評估與治療考量。
他進一步說明,若頭暈患者同時具有偏頭痛病史或相關特徵,透過針對偏頭痛的治療,暈眩症狀往往也能隨之改善,顯示兩者在病理機轉上具有密切關聯。
病患經驗:治療頭痛,也改善暈眩與暈車
臨床案例更凸顯此一關聯。曾小姐長期受偏頭痛困擾,發作時常伴隨明顯頭暈與暈眩,甚至反覆出現耳石脫落。在接受偏頭痛單株抗體治療後,不僅頭痛頻率下降,連帶暈眩發作也明顯減少。
另一位王小姐則從小容易暈車,成年後開始出現偏頭痛。她回憶,在頭痛頻繁時,搭乘公車或捷運幾乎必定暈車,但當偏頭痛獲得良好控制後,暈車情況也顯著改善。
這些案例顯示,過去被視為「不同問題」的症狀,其實可能來自同一疾病核心。

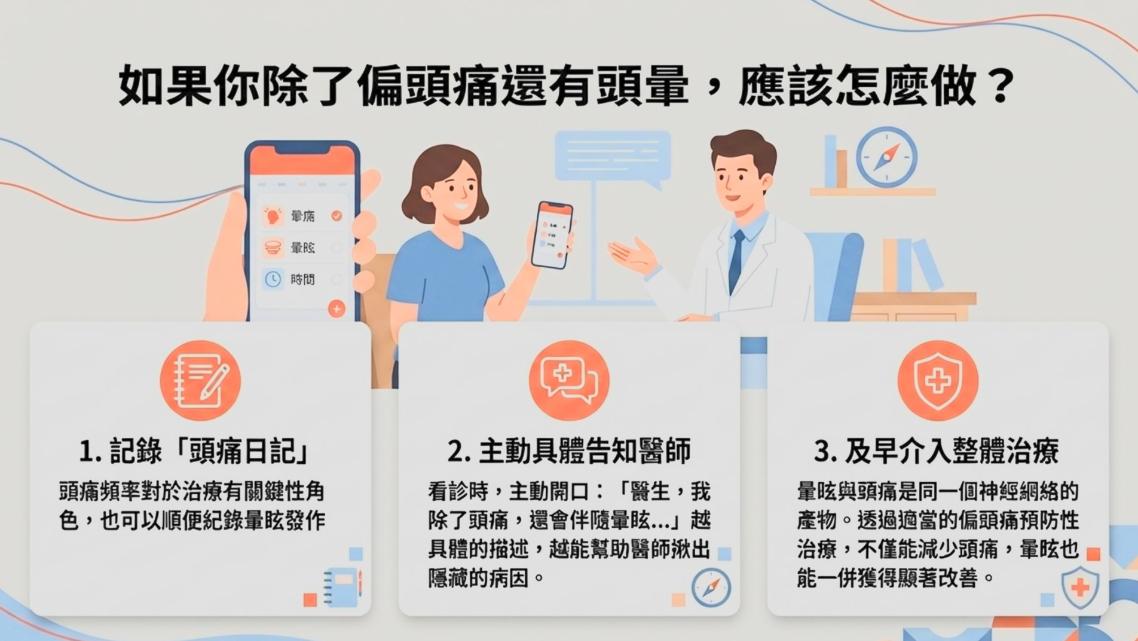
精準診斷是關鍵!醫師提醒:反覆頭暈應提高警覺
台北榮總副院長王署君強調,偏頭痛與眩暈的病理機轉相當複雜,涉及腦部神經網絡與前庭系統的交互作用,因此正確診斷至關重要。
他指出,許多患者僅在急性發作時使用止痛藥或止暈藥,但這類治療多屬症狀緩解,無法從根本改善病情。相較之下,透過神經內科專業評估,使用預防性藥物(如偏頭痛預防用藥或生物製劑),才能有效降低發作頻率,並提升整體生活品質。
王嚴鋒提醒民眾,若出現以下情況,應考慮偏頭痛相關的可能性:
1. 頭暈或暈眩反覆發作
2. 頭暈與頭痛交替或同時出現
3. 即使沒有頭痛,但過去有偏頭痛病史
4. 接受一般耳鼻喉治療後效果不佳
此時建議尋求神經內科醫師評估,而非自行服用成藥,以免延誤治療時機。
打破迷思:偏頭痛是「全身性神經問題」
從本次研究可見,偏頭痛不再只是「痛在頭上」的疾病,而是一種可能影響平衡、情緒與睡眠的全身性神經問題。
前庭症狀的高盛行率,也提醒醫界需重新檢視診斷與治療策略。
隨著研究持續推進,醫界也盼望能更精準辨識不同類型的偏頭痛患者,並提供個別化治療。對患者而言,理解症狀之間的關聯,也將是走向改善生活品質的重要第一步。