在多數醫學認知中,長期透析(洗腎)婦女懷孕已屬罕見,要順利生產更是極高風險。
然而,一名在基隆長庚醫院長期透析的畢小姐,卻在幾乎沒有月經的情況下意外懷孕,並在醫療團隊跨科合作的全程守護下,成功克服重度子癲前症與心肺併發症,於2025年12月平安產下一名女嬰,寫下一段堪稱「奇蹟」的生命歷程。
院方於母親節前夕舉辦記者會,分享這段「透析媽咪的奇幻旅程」,也盼為同樣身處困境的透析患者帶來一線希望。
從腹中「震動」開始,意外揭開懷孕真相
畢小姐於2021年因產後腎衰竭,確診慢性腎臟病第5期,長期接受透析治療。由於尿毒症影響內分泌,導致卵巢功能失調與子宮內膜萎縮,她多年未有月經,原本對懷孕早已不抱期待。
然而2025年10月,透析室護理師發現她體重異常上升、腹部隆起,原先以為是腹水,但在透析過程中,護理師竟從她腹部感受到規律震動,警覺建議進一步檢查。
結果顯示,畢小姐已懷孕21週,且胎兒發育正常。
這個突如其來的消息,讓夫妻倆在震驚之餘,決定勇敢留下這個得來不易的生命,也讓醫療團隊正式展開一場高難度的「跨科護胎作戰」。
懷孕機率不到千分之一,透析婦女的生育挑戰
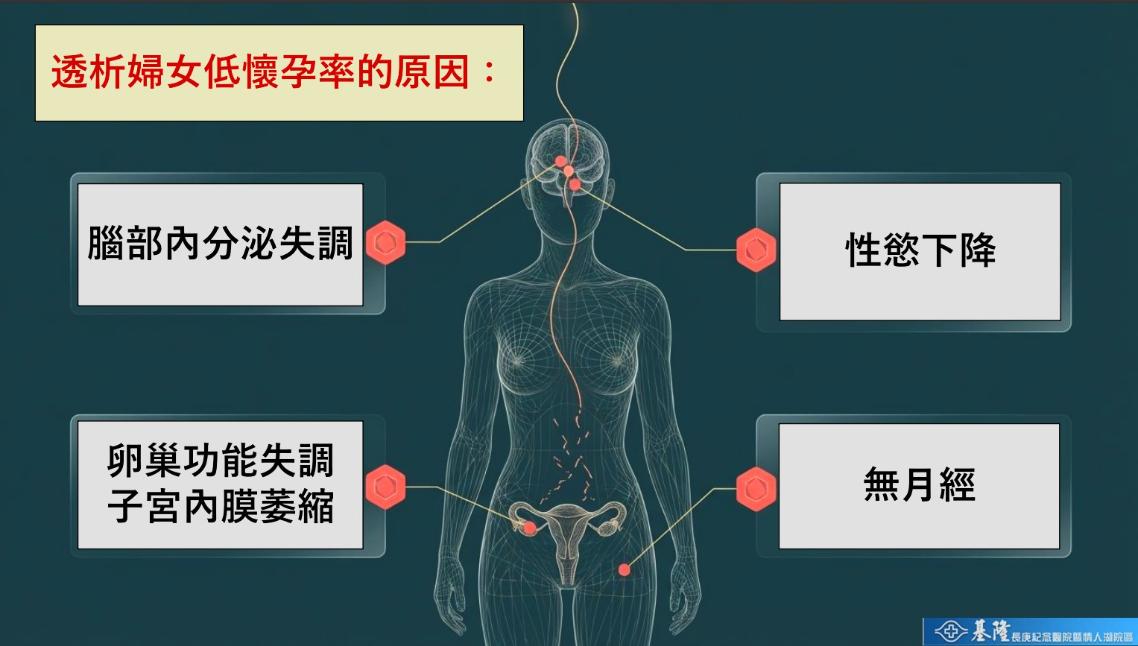
基隆長庚腎臟科主治醫師陳奕廷指出,透析女性的懷孕率極低,成功生產機率甚至不到千分之一。主要原因包括:
1. 腦部與內分泌失調
2. 卵巢功能低下
3. 子宮內膜萎縮
4. 無月經與排卵障礙
「即使成功受孕,仍有超過一半的透析孕婦需面臨早產,且常伴隨多重風險,包括胎兒生長遲滯、極低出生體重、羊水過多,以及母體心衰竭、肺水腫與子癲前症等併發症。」陳奕廷表示。
因此,這類個案被歸類為「極高風險妊娠」,過去多半難以保住胎兒。
為提升胎兒存活機率,腎臟科團隊在確認懷孕後,立即大幅調整治療策略。原本每週3次的透析,改為「每週6天、每日透析」,目的在於降低血中尿素氮濃度,讓胎兒能在相對「乾淨」的體內環境中發育。
陳奕廷坦言,這不只是醫療處置,更像是一場精密控制的「生理工程」。
「乾體重」微調成關鍵,醫療中的精準藝術
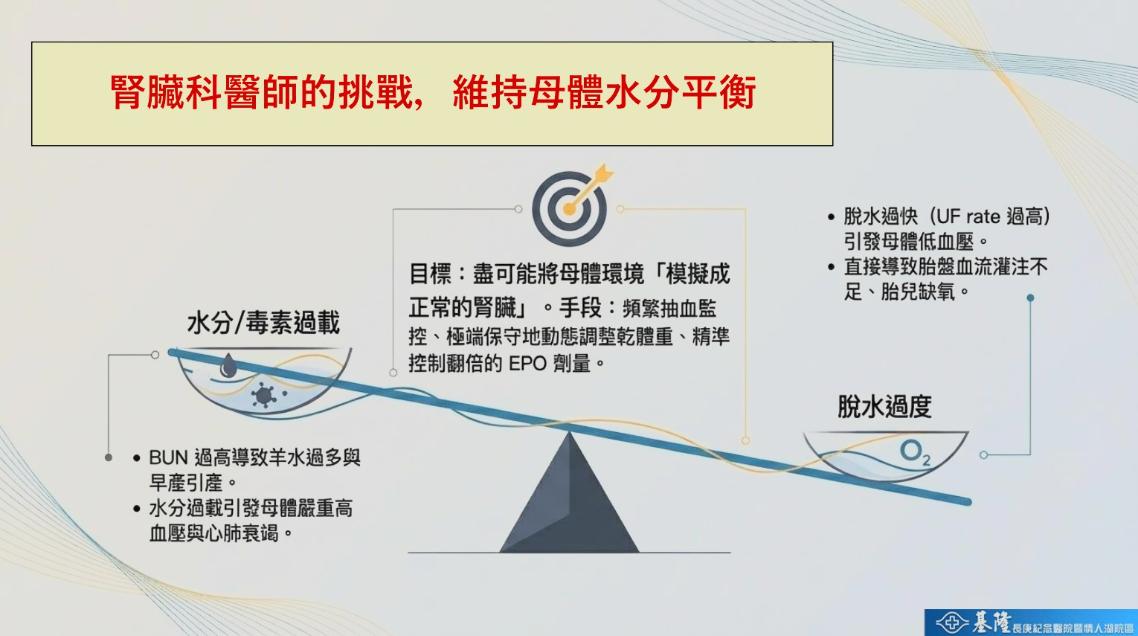
在透析孕婦照護中,「乾體重」控制被視為最困難的一環。
陳奕廷解釋,不同於一般患者體重相對穩定,孕婦需隨胎兒成長、羊水變化持續調整。醫療團隊必須每日評估包括血壓變化、水腫程度、呼吸狀況及脫水與體液平衡,稍有不慎,水分過多可能導致肺水腫與心衰竭,過少則可能影響胎盤灌流與胎兒發育。
此外,密集透析也會流失營養,因此團隊同步加強高蛋白飲食、鐵劑與紅血球生成素(EPO)、葉酸與維生素B群補充,確保胎兒有足夠造血與發育條件。
懷孕後期危機升高,跨科團隊接力搶救
進入孕後期,畢小姐病情急轉直下。
陳奕廷回憶,當時醫療團隊觀察到她出現重度子癲前症,血壓急遽升高,並陸續出現肺炎、肺水腫及心瓣膜脫垂,顯示心肺功能已承受極大負擔。
院方立即啟動跨專科會診,由腎臟科、婦產科、心臟科與胸腔科共同介入穩定病情。
在懷孕31週時,團隊評估持續妊娠風險過高,決定進行緊急剖腹生產。

早產1390克女嬰,新生兒團隊接手守護
畢小姐的女嬰出生時體重僅1390公克,屬於極低體重早產兒,立即轉入新生兒加護病房(NICU)。
新生兒科團隊面臨的挑戰包括呼吸窘迫、腸胃吸收不良和體溫與感染控制,「在密集醫療照護下,女嬰展現強韌生命力,體重穩定成長,約一個半月後突破2200公克,順利出院。」陳奕廷指出。
回顧整段孕程,畢小姐形容,那是一段「在透析床上進行的極限馬拉松」。
她表示,感謝基隆長庚跨專科醫療團隊的照護,在整個孕期提供專業且細心的醫療支持,無論是透析治療的調整、孕期健康監測,或面對各種風險時的即時判斷與處置,都讓她感受到極大的安心。
「在醫師與護理人員的守護下,我與寶寶得以平安走過每一個重要階段,直到順利出生。這份得來不易的平安與喜悅,背後是整個醫療團隊的付出。同時也感謝家人一路來的陪伴與信仰帶來的支持,讓這段艱辛旅程最終迎來圓滿與希望。」
醫師提醒:透析患者懷孕須跨科評估
陳奕廷強調,透析患者若有生育規劃,務必先與醫療團隊討論,切勿自行停用避孕措施。
評估重點包括:
1. 心臟功能
2. 血壓控制
3. 殘餘腎功能
同時須注意,部分常用降血壓藥(如ACEI、ARB)具有致畸胎風險,需提前更換。若為「意外懷孕」,更應第一時間通報醫師,儘早調整透析頻率與治療計畫,以提高保胎成功率。
基隆長庚紀念醫院副院長孫啟欽指出,此案例成功關鍵在於「跨團隊整合」,因透析護理師第一線察覺異常,接著有腎臟科調整透析策略、婦產科監測胎兒發育、心臟科與胸腔科處理併發症,以及新生兒科接手早產兒照護,從診斷到生產,每一環節皆緊密銜接。
長庚醫院婦產科主治醫師黃詩穎也強調,隨著醫療進步,透析患者不再完全被排除於生育可能之外,只要在專業團隊嚴密監測下,仍有機會迎來健康新生命。

對許多透析家庭而言,這不只是一次成功醫療案例,更象徵醫療團隊與病人共同努力的成果,在過去幾乎注定失敗的情境中,如今透過精準醫療與跨科合作,一道重新燃起的希望之光。