全球約有8千萬人都有青光眼,其中造成失明的約有1/10!
「在先進國家造成失明的第一個原因是視網膜黃斑部病變,落後國家則是白內障,但不論是先進或落後國家,第二名致盲原因都是青光眼。亞洲人得到青光眼25%有機會雙眼失明,是滿高的致盲疾病。」台灣青光眼關懷協會理事長、三軍總醫院青光眼專科主任呂大文指出。
青光眼是國人失明重大殺手,初期症狀不明顯,不少患者誤以為是近視度數加深而更換眼鏡,一拖就是好幾年。一旦驚覺視力模糊、視野缺損就醫,視神經早已出現不可逆的損害與萎縮,也因青光眼無聲悄奪視力,有「視力小偷」之稱。
呂大文進一步指出,根據健保資料庫資料顯示,台灣地區約有3成的青光眼患者年齡小於50歲,高度近視會讓青光眼發生年齡變低。「在台灣,高度近視的盛行率非常高,高度近視本身就是青光眼的危險因子之一,但很多人不知道自己是高風險族群,沒有做例行檢查,或檢查的時候只檢查眼壓,這樣有可能會錯失發現早期青光眼的機會。」
這些族群可能只是以為自己只是年紀大老花、看不清楚,直到常常發現出子不小心擦撞、走路不小心被撞到,就醫才發現視神經可能已經萎縮,或是視力已經有缺損、視野已經縮小。青光眼能治癒嗎?哪些族群要小心?如何早期發現青光眼,不讓青光眼變成視力小偷?
(更多相關報導:近視500度以上...白內障、青光眼發生概率為無近視者4倍》眼科醫師傳授「視力保健3要點」)
亞洲人多閉鎖型青光眼,一生有25%機率雙眼失明
呂大文先解釋,青光眼是一種視神經損傷導致視力受損,「視神經連接眼睛與大腦,當眼內的壓力超過視神經可承受極限,或是供應視神經養份的血液循環不良,導致視神經受損而產生視野喪失。」
他形容,青光眼患者像是戴著塗抹了糨糊的眼鏡,視力模糊,眼前景物霧濛濛,「很多病人以為是近視度數加深,甚至現在因為戴口罩,以為是因戴口罩產生的霧,就容易忽略,連很多眼科醫師自己也會忽略掉,做檢查才發現。」呂大文表示,大部分青光眼視野模糊都是在視野周邊,「有些低眼壓青光眼模糊會在正中央,可是因為有雙眼,所以患者可能也感覺還好,不少病患因此錯失檢查與治療先機。」
呂大文表示,青光眼成因複雜,要先認識2個重要構造「房水」和「隅角」。房水是指眼睛睫狀肌裡面分泌的水分,一天大約會分泌3.5-4cc,正常人排出跟產生能平衡,眼壓就會維持正常,正常眼壓範圍界定為12-20毫米汞柱,每個人生理狀況不同可能會有一些起伏。
而隅角是指角膜跟虹膜之間的夾角,「這個夾角如果小於20度就稱為閉鎖,大於40度就稱為開放,開放跟閉鎖會決定病人的病情發展,比如在歐美,90%以上都屬於隅角開放,亞洲人尤其是在中南半島印尼、越南,大概80%以上屬於隅角閉鎖。」
呂大文指出,閉鎖型青光眼容易急性發作,一生有25%的機率會雙眼失明;而隅角開放型青光眼患者,終其一生只有10%的機率會雙眼失明。
眼壓正常就沒有青光眼?醫:還要做2項檢查
呂大文也提到,很多人認為眼壓檢查正常,就沒有青光眼,「這是錯誤迷思!不能單靠高眼壓做為判斷。」
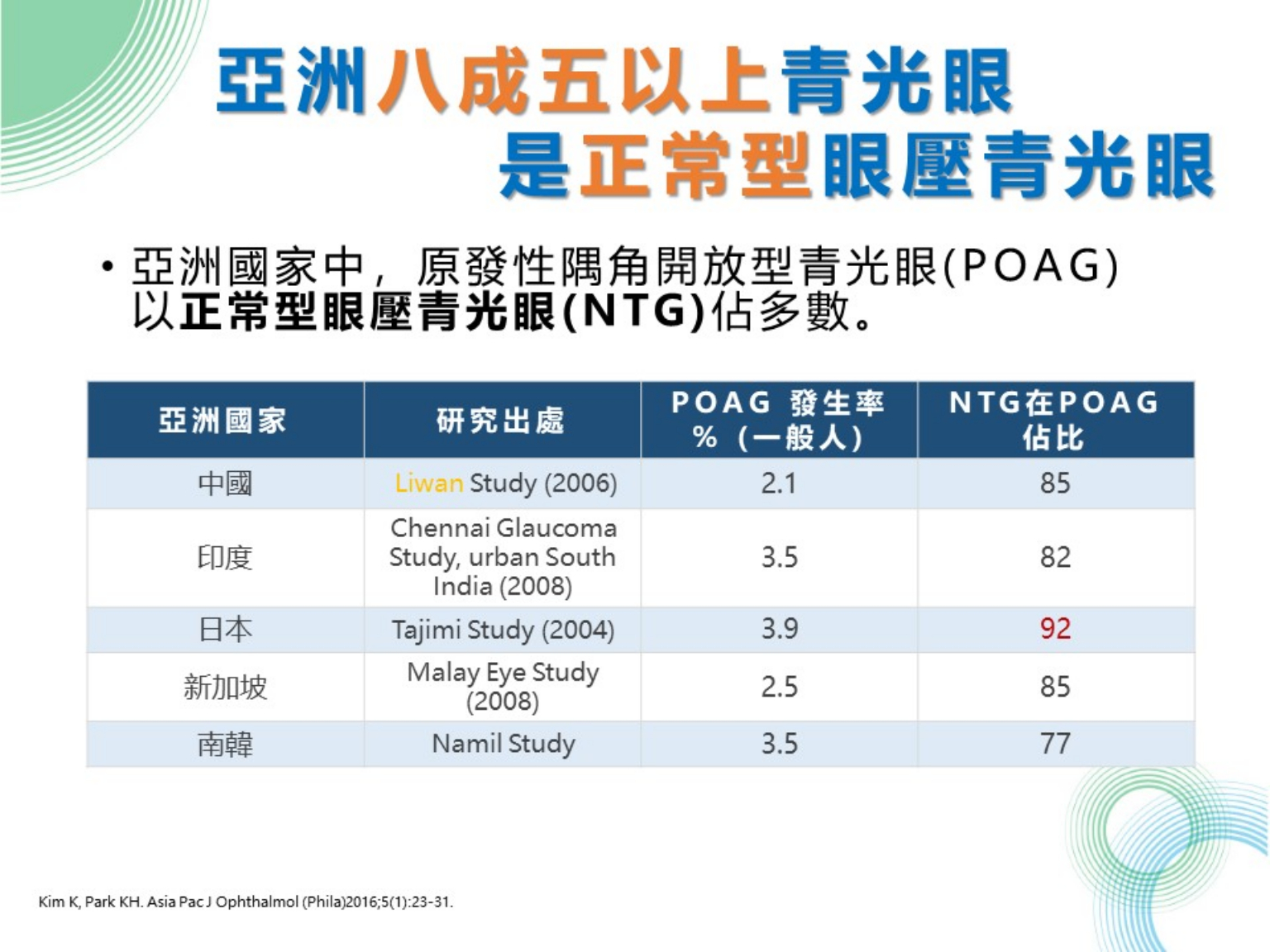
根據亞洲統計資料 ,高達85%以上青光眼患者,眼壓經長期追蹤,數值皆為正常,屬於「正常型眼壓青光眼」,推測可能與日韓、台灣等亞洲國家高度近視人口比例偏高有關,「日本大約92%、南韓大約77%屬於正常型眼壓青光眼,很多學者認為是因緯度較高的關係,但沒辦法解釋新加坡跟印度的狀況。」
為何會出現正常型眼壓青光眼?
呂大文解釋,「近視者的眼球結構較軟,進行眼壓檢測時阻力下降,測量值會相對較低。眼壓如同血壓,也會隨時間、姿勢等因素而有變化。眼壓在測量的時候,白天跟晚上是不一樣的,以往都以為眼壓最高是在早上起床7-10點,現在有越來越多研究證明,其實眼壓最高是在半夜3點,尤其是青光眼患者,但沒有人在半夜3點量眼壓;還有躺著測量也比坐著量眼壓要高。」
另外他也提到,曾接受近視雷射手術者眼壓測量也會變得較不準確,「在台灣因為很多病人有高度近視,高度近視通常眼壓較低,但只要做完近視雷射手術去量眼壓,眼壓通常不會大於12毫米汞柱,因為角膜變薄、眼壓就會相對偏低。」
因此他也強調,不能單憑個人症狀、感覺與一次的眼壓檢查,判定沒有青光眼,「青光眼高風險族群年滿40歲,除了眼壓檢查,還要做視神經檢查跟視野檢查,才能確診疾病,只要花40分鐘至1小時。」
這「6類族群」為青光眼高風險群
問到青光眼高風險族群有哪些?呂大文指出包括:
1. 家族史:直系血親中有青光眼,會比一般人高7-9倍的機率,18歲後就應該做篩檢
2. 高度近:500度以上就屬於高度近視
3. 高齡長者:年齡越大、發生機率越高,70歲以上得到青光眼的機率大約是9%
4. 糖尿病
5. 長期使用類固醇
6. 眼睛曾受傷
呂大文表示,青光眼後天佔比較多,「先天青光眼的比例不高,在台灣每1萬人大概會產生1個先天性青光眼,目前台灣一年約10萬多青光眼族群,先天性青光眼大約10多個。」他也表示,「青光眼越早開始治療預後會越好,如果在視野損失不到1/5開始治療,終其一生可能都不會失明。但如果視野已經喪失一半的話,失明機會就要比別人多很多。」
另外他指出,較特殊族群包括女性、55歲以上、身高少於160公分,同時遠視介於100-400度間,「這些族群因為眼球軸長較短,眼睛內空間較小,也易導致視神經遭擠壓,若長期在暗室低頭、按摩,就容易發生隅角型閉鎖急性青光眼。」
(更多相關報導:70婦頭痛欲裂以為長腦瘤...檢查竟是青光眼!醫:符合「4條件」小心急性青光眼釀失明 )

青光眼高風險群,應避免潛水、趴睡、倒立
呂大文提醒,若懷疑或確認罹患青光眼,不建議接受近視雷射手術,因為會導致日後眼壓測量不準確,不利追蹤。而青光眼高危險群也應避免可能導致眼壓升高的生活習慣與姿勢,降低對眼睛的危害,如高空彈跳、雲霄飛車等高速遊樂設施,或是潛水、跳水、趴臥、倒立、仰臥起坐等。
他指出,「白內障做完手術後會恢復到正常,但青光眼最好就是當下,大部分患者沒辦法回復到從前,而且是一種進行性且不可逆的視神經疾病,所以早期發現是非常重要的。」
呂大文也強調,若已經確診就要及早開始治療、規律用藥,日常生活作息應避免眼壓突然升高的行為,包括趴睡、做一些會讓腹腔壓力上升的動作,避免失明產生。